患者・同僚・管理者に好かれるデキるナースになる第9回
患者・同僚・管理者に好かれる デキるナースになるシリーズ第9回
投稿日:2018.04.09

これからのナースに求められるケアの質とは ~効率的で効果的な質の高い医療的ケアを知る~
第9回 高齢者の経管栄養のポイント
~糖質制限経腸栄養製品の活用によるコストの軽減~
~糖質制限経腸栄養製品の活用によるコストの軽減~
加齢とともに心身の活力が低下した”フレイル(虚弱)”の状態にある高齢者が、いったん入院すると、食欲不振あるいは禁食から低栄養状態に陥ってしまいがちです。
これを予防するためには早期からの経管栄養の利用が重要ですが、糖尿病既往がなくても栄養の投与により高血糖をきたす患者も多いのが実情です。
今回は、鶴川サナトリウム病院NSTメンバーの皆様にお話を伺い、経管栄養における血糖管理のポイントをまとめ、血糖管理にかかるコスト試算を行いました。
これを予防するためには早期からの経管栄養の利用が重要ですが、糖尿病既往がなくても栄養の投与により高血糖をきたす患者も多いのが実情です。
今回は、鶴川サナトリウム病院NSTメンバーの皆様にお話を伺い、経管栄養における血糖管理のポイントをまとめ、血糖管理にかかるコスト試算を行いました。

経管栄養管理について、どのように取リ組んでいますか?
藤澤:当院は内科と精神科の病床を併せ持ち、東京都から認知症疾患医療センターの指定を受けています。すべての入院患者を内科と精神科の医師2名が担当していて、平均年齢は83歳ほどと高齢者が多いですが、若年の神経難病の方などもいて多彩です。
認知機能の低下に加え身体疾患を合併している人などは在宅や他の施設での対応が難しく、長期入院になりがちです。
松永:当院では2004年から、栄養支援委員会(栄養サポートチーム・NST)を設けて患者の栄養状態の改善に努めてきました。
日本静脈経腸栄養学会(JSPEN)より NST専門療法士認定教育施設の指定も受けており、全国から研修生を受け入れています。経管栄養の入院患者は現在約120名おり、病態に応じて機能性栄養食品を選択しています。
青木:経管栄養の投与には、経腸栄養ポンプを多く導入しています。ポンプを活用すると安定した流量を保っことができ、下痢や嘔吐が予防できるだけでなく、リハビリテーションなどの離床活動が可能になり、また注入時の体位の過剰な配慮が不要となります。ナースの病室へのラウンドも基本的に確認作業だけで済みます。
認知機能の低下に加え身体疾患を合併している人などは在宅や他の施設での対応が難しく、長期入院になりがちです。
松永:当院では2004年から、栄養支援委員会(栄養サポートチーム・NST)を設けて患者の栄養状態の改善に努めてきました。
日本静脈経腸栄養学会(JSPEN)より NST専門療法士認定教育施設の指定も受けており、全国から研修生を受け入れています。経管栄養の入院患者は現在約120名おり、病態に応じて機能性栄養食品を選択しています。
青木:経管栄養の投与には、経腸栄養ポンプを多く導入しています。ポンプを活用すると安定した流量を保っことができ、下痢や嘔吐が予防できるだけでなく、リハビリテーションなどの離床活動が可能になり、また注入時の体位の過剰な配慮が不要となります。ナースの病室へのラウンドも基本的に確認作業だけで済みます。

経管栄養患者の血糖管理を、具体的にはどう行っていますか?
藤澤:血糖測定は、最大血糖(ピーク)と最小血糖(ボトム)を知ることが、高血糖のコントロールと低血糖の回避に重要で、経口摂取を1日3食取っている人は、早朝空腹時(ボトムであることが多い)と毎食後2時間(ピークであることが多い)の1日4回行います。
経管栄養ではピークがどこに来るか予測が難しいのですが、投与開始後2時間以降に決めます。血糖の一日連続測定はこの時間を決めるのにもとても有用です。
安定してきたら、測定する日をだんだん減らし、週2日ほどにします。月木・火金などと曜日を決めて行うのがよいでしょう。
経管栄養ではピークがどこに来るか予測が難しいのですが、投与開始後2時間以降に決めます。血糖の一日連続測定はこの時間を決めるのにもとても有用です。
安定してきたら、測定する日をだんだん減らし、週2日ほどにします。月木・火金などと曜日を決めて行うのがよいでしょう。
松永:経管栄養投与時には、投与後の急峻高血糖と引き続き起こりうる反応性高インスリン性低血糖のリスクも高く、血糖の最大値と最小値の確認が必要です。

海老沢:糖尿病の管理には、 HbAlcを利用することが多いのですが、この数字が血糖値の下方積分値を意味することを理解し、日内変動の大きさについては随時血糖値で補正をします。
血糖管理の必要な経管栄養患者における栄養管理で、注意するべきことは?
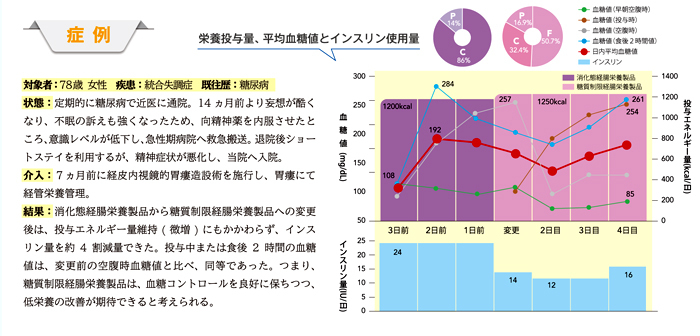
藤澤:経管栄養の開始により、既往にかかわらず糖の利用障害である糖尿病が顕在化して、高血糖状態になることはしばしば経験します。このとき、投与エネルギー量を減らさずに調整します。
方法は大きく分けて2つ、薬剤投与を含めた糖代謝の改善を図る方法と、糖代謝の能力が低いことを前程に糖質制限経腸栄養食品を利用し、負担を減らす栄養投与方法です。
私たちはこれに加え、経腸栄養の注入ポンプを使い、患者の病態に合わせ最大24時間を使いゆっくり注入しています。これにより糖質の吸収の遅延ができ、急峻高血糖を予防できます。
方法は大きく分けて2つ、薬剤投与を含めた糖代謝の改善を図る方法と、糖代謝の能力が低いことを前程に糖質制限経腸栄養食品を利用し、負担を減らす栄養投与方法です。
私たちはこれに加え、経腸栄養の注入ポンプを使い、患者の病態に合わせ最大24時間を使いゆっくり注入しています。これにより糖質の吸収の遅延ができ、急峻高血糖を予防できます。

松永:厳しい糖質制限が無条件に優れた方法であるわけはなく、それぞれの患者の病態に応じた栄養設計をするよう心掛けています。
そのために、適切な栄養食品の選択や組み合わせを考えていくことが重要です。
そのために、適切な栄養食品の選択や組み合わせを考えていくことが重要です。

糖質制限経腸栄養製品の使用には、どのようなメリットがありますか?
藤澤:脂質を強化した糖質制限経腸栄養食品を使用することで、血糖管理が容易になります。実際にインスリンや糖尿病薬の減量・中止に至った症例も経験しています。
青木:非薬物療法の栄養療法で病状の安定化をすることができれば、インスリンやその他の薬剤を減らすことにも繋がり、医療経済的にも貢献ができると考えています。
海老沢:何よりも、患者の病状の改善に医療者の一員として貢献できることを嬉しく思います。
松永:糖質制限経腸栄養食品は、血糖管理を徹底しながら十分な栄養効果が期待できるため、これからも積極的に提案していきたいです。
今後、経管栄養について、どのような工夫が必要だとお考えですか?
松永:経管栄養は最後の手段で、いったん導入すると戻れないと思われがちですが、そうではありません。早期に導入することで体力や免疫力の回復も早まり、疾患の治療にも寄与できます。もちろん、経口摂取の再開も可能です。
それぞれの病態に合わせた栄養設計が重要です。
藤澤:早期の経管栄養開始は、サルコペニア・フレイルを解消し、摂食嚥下リハビリテーションにより食べられるようになる患者も少なくありません。
経管栄養時も躊躇せず経口摂取をトライしましょう。
海老沢:経管栄養を行いながら、経口摂取を行う症例も増えています。
松永:食事併用の際には、経鼻経管栄養チューブは10Fr以下のものを使いましょう。
細いと閉塞しやすいと考えがちですが、15Fr挿入下での飲食を自分で経験したところ、かなり辛く、飲み込みにくいことがわかりました。
薬剤投与時の十分な懸濁・チューブフラッシュなどに配慮し、ぜひ細いチューブを使ってください。
藤澤:虚弱高齢者は誤嚥性肺炎の予防が大きな課題ですが、食物の誤嚥ではなく口腔内雑菌が唾液と共に気道内にたれ込むことで起こります。最も効率のよい清拭は食べることです。諦めず、少量からでも経口摂取の併用をお願いします。
海老沢:何よりも、患者の病状の改善に医療者の一員として貢献できることを嬉しく思います。
松永:糖質制限経腸栄養食品は、血糖管理を徹底しながら十分な栄養効果が期待できるため、これからも積極的に提案していきたいです。
今後、経管栄養について、どのような工夫が必要だとお考えですか?
松永:経管栄養は最後の手段で、いったん導入すると戻れないと思われがちですが、そうではありません。早期に導入することで体力や免疫力の回復も早まり、疾患の治療にも寄与できます。もちろん、経口摂取の再開も可能です。
それぞれの病態に合わせた栄養設計が重要です。
藤澤:早期の経管栄養開始は、サルコペニア・フレイルを解消し、摂食嚥下リハビリテーションにより食べられるようになる患者も少なくありません。
経管栄養時も躊躇せず経口摂取をトライしましょう。
海老沢:経管栄養を行いながら、経口摂取を行う症例も増えています。
松永:食事併用の際には、経鼻経管栄養チューブは10Fr以下のものを使いましょう。
細いと閉塞しやすいと考えがちですが、15Fr挿入下での飲食を自分で経験したところ、かなり辛く、飲み込みにくいことがわかりました。
薬剤投与時の十分な懸濁・チューブフラッシュなどに配慮し、ぜひ細いチューブを使ってください。
藤澤:虚弱高齢者は誤嚥性肺炎の予防が大きな課題ですが、食物の誤嚥ではなく口腔内雑菌が唾液と共に気道内にたれ込むことで起こります。最も効率のよい清拭は食べることです。諦めず、少量からでも経口摂取の併用をお願いします。


糖尿病患者だけでなく糖尿病の既往がない患者でも、経管栄養に伴う血糖値の急激な上昇が起こるケースはしばしば見受けられます。
そのような場合、インスリンを用いてコントロールすることも少なくありませんが、必要以上の血糖値の低下や不安定な血糖変動を招く恐れもあります。
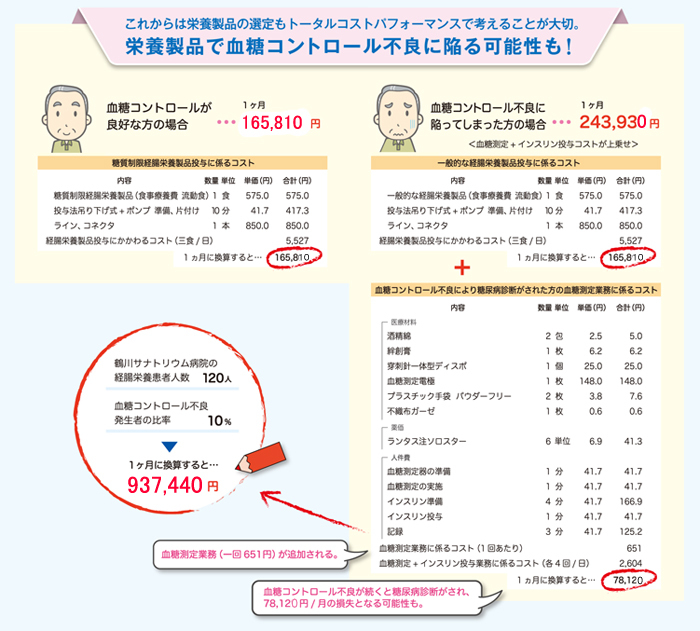
そこで血糖コントロール不良リスクのある経管栄養患者において、血糖管理の観点から糖質制限経腸栄養製品を活用することは、メリットが大きいといえます。
インスリン療法などの薬物療法の頻度が減ることで、薬剤や物品にかかるコストが軽減できるほか、医療の質の面では糖代謝異常のリスクを回避することができます。そうなれば、患者側は全身状態の安定化とADLの向上が見込め、看護師の視点では業務の効率化が実現できます。
また今後は、慢性期DPC制度により療養型病床も包括評価となる可能性があり、トラブルを未然に防ごうとする意識がより重要になるでしょう。
糖質制限経腸栄養製品など血糖変動の平坦化を促す製品の活用は、経管栄養患者の血糖コントロール不良リスクを下げることにつながります。これから先、食事療養費をうまく使いこなすことが求められる可能性もあり、栄養製品の選定もトータルコストパフォーマンスで考えることが大切だといえるでしょう。
そのような場合、インスリンを用いてコントロールすることも少なくありませんが、必要以上の血糖値の低下や不安定な血糖変動を招く恐れもあります。
そこで血糖コントロール不良リスクのある経管栄養患者において、血糖管理の観点から糖質制限経腸栄養製品を活用することは、メリットが大きいといえます。
インスリン療法などの薬物療法の頻度が減ることで、薬剤や物品にかかるコストが軽減できるほか、医療の質の面では糖代謝異常のリスクを回避することができます。そうなれば、患者側は全身状態の安定化とADLの向上が見込め、看護師の視点では業務の効率化が実現できます。
また今後は、慢性期DPC制度により療養型病床も包括評価となる可能性があり、トラブルを未然に防ごうとする意識がより重要になるでしょう。
糖質制限経腸栄養製品など血糖変動の平坦化を促す製品の活用は、経管栄養患者の血糖コントロール不良リスクを下げることにつながります。これから先、食事療養費をうまく使いこなすことが求められる可能性もあり、栄養製品の選定もトータルコストパフォーマンスで考えることが大切だといえるでしょう。

\ シェア /