ナースマガジン vol.47
達人に訊く!「認知症患者への排便ケア」ここがポイント!
投稿日:2024.06.09
便秘が増加する高齢者において、排便ケアは重要です。とくに、排便障害の状態や原因を把握しにくい認知症患者さんに対して看護師はどのようにアセスメントや排便ケアを行えばよいのでしょうか。今回、認知症患者さんへの排便ケアのポイントを、NPO法人日本コンチネンス協会 コンチネンスアドバイザーの種子田美穂子先生に伺いました。
認知症患者への排便ケアの達人
種子田 美穂子 先生
NPO法人日本コンチネンス協会 コンチネンスアドバイザー
種子田 美穂子 先生
NPO法人日本コンチネンス協会 コンチネンスアドバイザー
認知症患者へのケアでは、ご本人、ご家族の希望を確認したうえで、寄り添うようにケアすることが大切です。「自分だったらどうしてほしいか」「自分の大切な人だったらどうしてほしいか」と考えてみましょう。また、知らないうちに私たちのケアで不快な症状が出ていることもありますが、それは適切なアセスメントをしなければわかりません。モニタリングとフィジカルアセスメントで状態を把握し、快適に排便できるようなケアに一緒に取り組んでいきましょう。
「認知症だから」「高齢だから」と諦めずにご本人の身体と心と生活を看ることが私達のミッション!皆様ならきっとできるはずです!
「認知症だから」「高齢だから」と諦めずにご本人の身体と心と生活を看ることが私達のミッション!皆様ならきっとできるはずです!
認知症と排便ケアの理解
認知症があると排便障害を起こしやすい
排便に重要な直腸肛門反射は、大脳の働きが関与しています。認知症は大脳の疾患であるため、直腸肛門反射の正常な働きが妨げられ、結果として排便障害が生じやすくなります。また、排便には自律神経も関与します。認知症によって自律神経の乱れが生じることで、排便障害を起こしやすくなります。さらに、認知機能の低下により情報伝達が困難になり、排便状況や症状を把握しづらい点も特徴です。
不快感がもたらす行動
認知症患者さんが、便を触ったり服や体に擦り付けたりする弄便や、肛門に指を入れる行動が問題になることがあります。これらのケースの多くは、「うまく排便できない」「残便感がある」といった不快感から生じやすくなります。これを問題行動と捉え、身体抑制につながってしまうことがあります。
ご本人にとっては不快感を解消しようとする自然な行動です。そのため、「ウンチに行きたい」「ウンチをどうにかして欲しい」という排便に対する意思表示を見極め、快適な排便ケアを行うことが重要です。
便性状が緩すぎると、直腸に残りやすくなり残便感や便いじりにつながる可能が高くなるため、できるだけ「良い便性状に整える」ことは必須です。ご本人の不快感が増えることはBPSD(認知症の行動・心理症状の増悪にもつながり)、よりケアが難渋しやすくなります。
気持ちよく出せる排便ケア
排便の三大要素とは
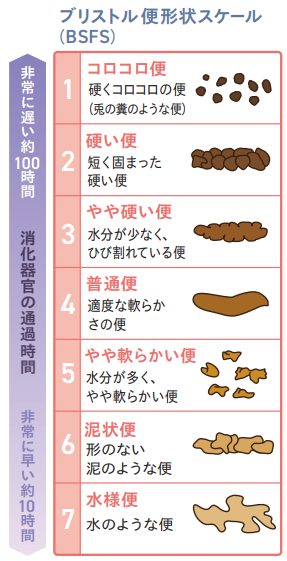
排便ケアは快適に排便できるアプローチが重要で、ブリストルスケール4程度の有形便が理想です。まず、排便障害を起こす疾患や薬剤がないか確認しておきましょう 。そのうえで、排便の三大要素(インプット、トランジット、アウトレット)をそれぞれれの視点でアセスメントしていきます。
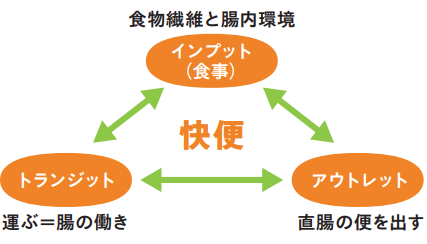
排便の三大要素
インプット:水溶性食物繊維17~ 20g /日1)の摂取を目標とする。
認知症患者の意欲低下や味覚、嗅覚の変化に配慮する。
認知症の種類に応じた食事支援(介助)を行う。
トランジット:聴診、触診による腸蠕動の評価、打診による腹部膨満が便もしくはガスによるものか評価する。必要に応じて下剤の調整。
下剤は不快感やBPSDを増悪させることもあるため、トランジットをアセスメントした上で使用。排便障害を起こしやすい薬剤の減量や中止。温罨法やマッサージなど、手の温もりを伝える看護も取り入れる。
アウトレット:排便の助けとなる体位の提案、便意の認識と対応のサポート。
便意のサインを見逃さず、適切なタイミングでの排便を促す。坐剤などの使用も検討。
認知症患者の意欲低下や味覚、嗅覚の変化に配慮する。
認知症の種類に応じた食事支援(介助)を行う。
トランジット:聴診、触診による腸蠕動の評価、打診による腹部膨満が便もしくはガスによるものか評価する。必要に応じて下剤の調整。
下剤は不快感やBPSDを増悪させることもあるため、トランジットをアセスメントした上で使用。排便障害を起こしやすい薬剤の減量や中止。温罨法やマッサージなど、手の温もりを伝える看護も取り入れる。
アウトレット:排便の助けとなる体位の提案、便意の認識と対応のサポート。
便意のサインを見逃さず、適切なタイミングでの排便を促す。坐剤などの使用も検討。
このようなアプローチは、認知症患者さんのQOL向上につながります。安心感や楽しいコミュニケーションを通じて、より自然で快適な排便習慣を促すことができるでしょう。
排便ケア改善へのアプローチ
排便日誌とフィジカルアセスメントに基づくアプローチ
排便日誌は、排便ケアにおいて重要な役割を果たします。とくに認知症患者さんは、体調や症状、排便に関する状態を正確に伝えることが難しいため、排便の量、性状、下剤使用、食事量を記録することで、排便パターンを把握し、排便障害の原因を予測します。この客観的なデータは、直腸診や聴診、打診と組み合わせることで、アウトレットやトランジットでの問題を特定し、適切な介入決定に役立ちます。直腸診ができない場合にも、推測が可能になります。
症例紹介

B氏:80歳代 男性
肺炎を発症し、治療目的で入院
既往:MC(I 軽度認知障害)、糖尿病
肺炎を発症し、治療目的で入院
既往:MC(I 軽度認知障害)、糖尿病
入院中にADLと認知機能の低下を認め、自宅退院が難しく地域包括ケア病棟へ転棟。リハビリを行い、見守りでトイレまで杖歩行できるまでに回復したが、途中、排便ケアがうまくいかず、便失禁が見られた。便失禁を気にしてリハビリを拒否し、リハビリを促すと「便漏れが心配!」と怒り出したり、「便漏れが良くならないと家に帰れない」と泣き出したりすることもあった。本人から残便感と腹部膨満の訴えがあり、これらの症状に対して下剤の調整に難渋していた。
排便日誌でモニタリング
排便日誌を用い、食事や下剤、排便周期をモニタリングした結果、下記の3点が把握できました。
①下剤による便軟化と便失禁
②毎日下剤使用でも3日目のみ排便
③3日目に排便があれば、体調も食事摂取も問題なく、他の有害事象もなし
①下剤による便軟化と便失禁
②毎日下剤使用でも3日目のみ排便
③3日目に排便があれば、体調も食事摂取も問題なく、他の有害事象もなし
①〜③を踏まえ、下剤の減量を検討しました。③の事実より3日目に排便を認めれば問題ないため、2日間は下剤を使用せずに過ごせるのではないかと推測しました(図2)

フィジカルアセスメントに基づく排便ケアのアプローチ
排便日誌と既往歴、腹部・直腸のフィジカルアセスメントを踏まえ、B氏は機能性便排出障害の可能性が高いと考えました。さらに食物繊維不足を踏まえ、食後の血糖値上昇抑制に対しても有用性が証明されている水溶性食物繊維を追加し、温罨法・マッサージ、下剤調整を行いました。
この介入により、便失禁と残便感、腹部不快感が解消し、リハビリ参加意欲も高まり、自宅退院が可能となりました。さらに、BPSDはほとんど認められなくなり、笑顔で過ごせるようになりました。介入前は要介護2でしたが、要支援2になり、介護度の改善にも至りました。

参考文献 1)厚生労働省「日本人の食事摂取基準」策定検討会(2020年度版)
2)日本消化管学会 編集:便通異常症診療ガイドライン2023慢性便秘症, p71, 南江堂,2023
3)特定非営利法人バイオテクノロジー標準化支援協会,医学生物学速報会編:グアーガム酵素分解物配合飲料の食後高血糖値の上昇に対する抑制効果,医学と生物学,Vol.147,p19-24,2003
2)日本消化管学会 編集:便通異常症診療ガイドライン2023慢性便秘症, p71, 南江堂,2023
3)特定非営利法人バイオテクノロジー標準化支援協会,医学生物学速報会編:グアーガム酵素分解物配合飲料の食後高血糖値の上昇に対する抑制効果,医学と生物学,Vol.147,p19-24,2003
\ シェア /














